
Vol. 42, n.º 3, 2009
REVISTA
ESPAÑOLA DE
Vol. 42, n.º 3, 2009 |
CASUÍSTICA
Danny Soria-Céspedes1, Fernando Martínez-Madrigal2, Pedro Méndez-Sashida3, Carlos Ortiz-Hidalgo1,4
1 Departamento de
Patología Centro Médico ABC, México DF.
2 Departamento de Patología Hospital Regional de Zona #1 IMMS.
Facultad de Medicina, Universidad Michoacana de San Nicolás de Hidalgo. Morelia,
Michoacán, México.
3 Departamento de Patología. León Guanajuato, México.
4 Departamento de Biología Celular y Tisular. Universidad
Panamericana, México DF.
Correspondencia:
Carlos Ortiz-Hidalgo
Departamento de Patología. Centro Médico ABC. Sur 136#116, Col. Las Américas,
México DF 01120 MEXICO.
cortiz@abchospital.com
RESUMEN
El meduloepitelioma intraocular es una neoplasia embrionaria poco frecuente desarrollada en el cuerpo ciliar y que ocasionalmente afecta el iris, la retina o el nervio óptico. Presentamos dos casos de meduloepitelioma intraocular maligno pigmentado, uno teratoide (con componente heterólogo: cartílago hialino) y otro no. Por histoquímica se reconoció la presencia de mucopolisacáridos ácidos y pigmento melánico. Los estudios de inmunohistoquímica mostraron positividad para marcadores de distintas líneas de diferenciación celular como neuroepitelial (proteína S100, sinaptofisina), glial (proteína ácida gliofibrilar), mesenquimatoso (vimentina, desmina), epitelial (citoqueratina AE1/3, EMA) y melanocítico (HMB-45, Melan-A). El meduloepitelioma intraocular está compuesto por células multipotenciales con expresión inmunofenotípica múltiple.
Palabras clave: Meduloepitelioma intraocular, inmunohistoquímica.
SUMMARY
Intraocular medulloepithelioma is a rare embryonal tumour that occurs most often in the ciliary body, but may also arise from the iris, retina or optic nerve. We present two cases of pigmented malignant intraocular medulloepithelioma; one teratoid (with hyaline cartilage as a heterologous element), and one non-teratoid. Histochemistry showed the neoplastic cells synthesizing both an acidic substance that stained positive with alcian blue and melanin pigment positive for Fontana-Masson stain. Immunohistochemistry showed positive staining for markers of several lines of differentiation including neuroepithelial (S100 protein, synaptophysin), glial (GFAP), mesenchymal/muscle (vimentin, desmin), epithelial (cytokeratin AE1/3, EMA) and melanocytic (HMB-45, Melan-A). Intraocular medulloepithelioma is composed of multipotential cells capable of polyimmunophenotypic expression.
Keywords: Intraocular medulloepithelioma, immunohistochemistry.
INTRODUCCIÓN
El meduloepitelioma es una neoplasia embrionaria poco frecuente originada del epitelio medular primitivo antes de su diferenciación hacia epitelio no pigmentado del cuerpo ciliar. El epitelio medular primitivo reviste la cavidad del tubo neural primitivo y la vesícula óptica (1-8).
El meduloepitelioma intraocular habitualmente es unilateral y focal, aunque hay casos bilaterales (2,4,8). Se localiza con mayor frecuencia en el cuerpo ciliar, pero puede afectar otros órganos derivados del epitelio medular primitivo como la retina, el nervio óptico y el iris (1,9,10). Puede también localizarse en el sistema nervioso central donde es generalmente periventricular con afectación, por orden de frecuencia, de los lóbulos temporal, parietal, occipital y frontal (11).
Clínicamente, el meduloepitelioma intraocular se manifiesta como tumor en el cuerpo ciliar con disminución de la agudeza visual, dolor, iris con neovascularización, leucocoria, rubeosis iridis, exoftalmos, estrabismo, epífora, subluxación del cristalino y formación de una membrana ciclítica neoplásica (1-3,6,7). Algunos autores consideran que la presencia de coloboma zónulo cristaliniano congénito, membrana inflamatoria pre o retrolental («pseudomembrana ciclítica») y el glaucoma neovascular (este último ante ausencia de alteraciones retinianas), son patognomónicos de meduloepitelioma (2,5-7). La edad media de la manifestación clínica inicial es de 4 años, aunque se han publicado casos en adultos posiblemente como resultado de la persistencia de los restos del epitelio medular (2,3,6).
Histológicamente se clasifican en teratoides y no teratoides (de acuerdo a la presencia o no de un componente heterólogo como cartílago, músculo estriado o tejido cerebral) y a su vez en malignos y benignos. Por inmunohistoquímica pueden mostrar diferenciación hacia distintas líneas celulares (1,2,6,7,12).
En este estudio presentamos dos pacientes con meduloepitelioma intraocular maligno que en el examen inmunohistoquímico se pudo demostrar una expresión polifenotípica indicando la capacidad diferenciativa multidireccional de sus células.
MATERIAL Y MÉTODOS
Se realizó la revisión clínica, histológica e inmunohistoquímica de dos casos diagnosticados como meduloepitelioma intraocular pigmentado maligno en el Centro Médico ABC de la ciudad de México. Se tomaron en cuenta los antecedentes perinatales, familiares, manifestaciones clínicas y características histopatológicas, histoquímicas y de inmunohistoquímica.
En ambos casos los tejidos fueron fijados durante 24 horas en formol amortiguado al 10%, para posteriormente ser incluidos por el método de parafina. De los bloques de parafina se obtuvieron cortes a 4 µm, que fueron teñidos con hematoxilina y eosina. Además se realizó histoquímica para mucopolisacáridos neutros (PAS), ácidos (azul alciano) y melanina (Fontana-Masson).
Posteriormente se efectuaron estudios de inmunohistoquímica en cortes de 4 µm de los bloques de parafina con el método estándar del complejo avidina-biotina-peroxidasa, con anticuerpos monoclonales contra vimentina (Dako 1:2000), desmina (Dako 1:100), citoqueratina AE1-3 (Cell Marque 1:100), antígeno de membrana epitelial (Bio Genex 1:50), neurofilamento (Cell Marque 1:100), proteína ácida gliofibrilar (GFAP) (Bio Genex 1:800), sinaptofisina (Bio Genex 1:500), proteína S-100 (Bio Genex 1:1000), Melan-A (Cell Marque 1:100) y HMB-45 (Bio Genex 1:50). La intensidad fue considerada de negativa (–) a positiva intensa (+++), utilizando controles negativos y positivos adecuados para cada anticuerpo.
RESULTADOS
Caso 1
Niño de 4 años quien clínicamente presentó exoftalmos, disminución de la agudeza visual y leucocoria en el ojo derecho. En el estudio oftalmológico se identificó membrana ciclítica fibrovascular y un extenso tumor intraocular sólido, blanco grisáceo que, por resonancia magnética, correspondió a una lesión heterogénea en el polo posterior del ojo (fig. 1A). Se realizó enucleación del ojo derecho.
El globo ocular midió 2,9 x 2,5 x 2,0 cm. En los cortes axiales se observó una lesión mal definida, de bordes infiltrantes, de color blanco grisáceo, con áreas hemorrágicas focales y zonas pigmentadas, localizada en el fondo posterior del ojo (retina), con invasión de los tejidos adyacentes (fig. 1B).
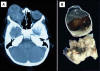
Fig. 1:
Caso 1. A. Imagen de resonancia magnética que
muestra lesión neoplásica situada en la retina con extensión a los tejidos
adyacentes. B. Fotografía macroscópica de ojo donde se observa una lesión
neoplásica infiltrante que afecta a la retina y el nervio óptico.
Histológicamente la neoplasia estaba compuesta por células con patrón de crecimiento en láminas, túbulos y trabéculas. Las estructuras tubulares y trabeculares estaban formadas por epitelio cilíndrico simple con zonas pseudoestratificadas, con núcleos alargados, pleomórficos, y citoplasma anfófilo. Había de 2 a 3 mitosis en 10 campos de 40x e invasión extensa de la esclerótica y del nervio óptico. Se reconocieron abundantes rosetas tipo Flexner-Wintersteiner (fig. 2). Focalmente se observaron islas de cartílago hialino maduro y se identificaron espacios quísticos que contenían material mucoide positivo con la tinción de azul alciano y negativo al PAS. También en el citoplasma de algunas células neoplásicas se identificó pigmento granular de color marrón oscuro, positivo a la tinción de Fontana-Masson.
![]()
Fig. 2:
Caso 1. A. Fotomicrografía que muestra lesión
neoplásica con patrón trabecular y áreas quísticas que contiene material de
aspecto mucoide. (100x H y E) B. Formación de rosetas de Homer-Wright (flecha) y
de Flexner-Wintersteiner (cabeza de flecha) (H y E 400x). C. Meduloepitelioma
teratoide con cartílago hialino maduro. (100 x H y E).
Por inmunohistoquímica las células neoplásicas presentaron inmunorreactividad intensa y difusa para vimentina, proteína S-100 y sinaptofisina. Adicionalmente hubo positividad multifocal para neurofilamento, GFAP, enolasa de neurona específica (NSE), desmina, citoqueratina AE1/3 y con el antígeno de membrana epitelial (EMA). Las áreas de cartílago hialino fueron positivas con la proteína S-100. Las células con pigmento citoplasmático resultaron positivas a Melan-A y HMB-45. Con las características histológicas e inmunohistoquímcas el diagnóstico fue de meduloepitelioma maligno teratoide pigmentado de la retina, con expresión multifenotípica.
Caso 2
Hombre de 22 años con antecedente de enucleación de ojo derecho por glaucoma de tipo no especificado tres años antes (donde no se realizó estudio histopatológico). Actualmente presentó una lesión tumoral en la cavidad orbitaria del mismo lado. Se realizó exenteración de la órbita.
El tejido recibido era multifragmentado, de color blanco grisáceo y con áreas hemorrágicas. Histológicamente el tumor estaba constituido por trabéculas y túbulos revestidos por epitelio cilíndrico simple y pseudoestratificado, formado por células con núcleos alargados, hipercromáticos, pleomórficos y con más de 10 mitosis en 10 campos de 40x. Focalmente las células neoplásicas formaban rosetas, algunas tipo Homer-Wright y otras de Flexner-Wintersteiner. Había también áreas quísticas extensas, que representaban más del 50% de la lesión, que contenían material mucoide positivo al azul alciano y negativas al PAS (fig. 3). Focalmente, en el citoplasma de las células neoplásicas, se identificó pigmento granular de color marrón oscuro, positivo a la tinción de Fontana-Masson. La neoplasia invadía los tejidos blandos situados por debajo de la conjuntiva. No había estructuras residuales del globo ocular. Por inmunohistoquímica, la células neoplásicas presentaron inmunorreactividad intensa y difusa para vimentina, sinaptofisina, proteína S-100, HMB-45 y Melan-A, positividad focal a la desmina y a la GFAP y resultaron negativas a citoqueratina de amplio espectro (AE1/3) y al EMA. Con las características histológicas e inmunohistoquímicas el diagnóstico fue de meduloepitelioma maligno no teratoide pigmentado, con expresión multifenotípica (fig. 4).
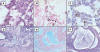
Fig. 3:
Caso 2. A. Fotomicrografía de células neoplásicas
con pigmento melánico granular marrón oscuro en el citoplasma (1000x H y E),
positivo con la tinción de Fontana-Masson (B. 400x) e inmunorreactivo con HMB-45
(C. 400x). D. Espacios quísticos con material de aspecto mucinoso, que en E es
positivo a azul alciano y en F es negativo a PAS. (100x).
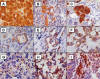
Fig. 4:
Expresión inmunofenotípica múltiple de las
células neoplásicas. A. proteína S100, B Melan-A, C. GFAP, D. EMA, E.
Citoqueratina AE1/3, F. HMB-45, G. Neurofilamento, H. Desmina, I. Sinaptofisina.
DISCUSIÓN
El meduloepitelioma inicialmente fue reconocido y denominado carcinoma primitivo por Badel y Lagrange en 1892 (5), Verhoeff lo llamó «teratoneuroma» en 1904 y Fuchs en 1908 lo informó como «dictioma» por la formación de trabéculas de color naranja (3,5). El término de meduloepitelioma fue empleado por primera vez por Grinker en 1931 (3,5).

Zimmerman y Broughton clasificaron a los meduloepiteliomas en teratoides y no teratoides, de acuerdo a la presencia o no de un componente heterólogo, sea este cartílago, músculo estriado o tejido cerebral. Estos a su vez pueden ser malignos y benignos (1,2,6). Los criterios de malignidad son: 1) áreas de células poco diferenciadas semejantes al retinoblastoma, 2) presencia de componente sarcomatoide o anaplásico, 3) invasión a la úvea o esclerótica, 4) pleomorfismo celular y 5) mitosis (1,2,6,9). Dos tercios de los meduloepiteliomas son malignos y tienen una tasa de mortalidad del 10%; la causa más frecuente de muerte es secundaria a extensión intracraneana y recurrencia local (3).
Por inmunohistoquímica las células del meduloepitelioma presentan inmunorreactividad para sinaptofisina, proteína S-100, NSE, vimentina y por su naturaleza pluripotencial y polifenotípica, pueden expresar GFAP, neurofilamento, diversas citoqueratinas, desmina y HMB-45 (7). Las células neoplásicas sintetizan una sustancia rica en ácido hialurónico semejante al humor vítreo, que es positiva a la tinción de azul alciano y negativa al PAS (2,12).
Ambos pacientes se manifestaron con datos sugerentes de meduloepitelioma. El primer paciente presentó una «pseudomembrana ciclítica», estructura que histológicamente está formada por células neoplásicas en un estroma colagenizado. Además tuvo leucocoria, pérdida de la agudeza visual y exoftalmos. Lo anterior sumado a los resultados de los estudios de imágenes permitiría sospechar el diagnóstico de meduloepitelioma. El segundo paciente se presentó después de una enucleación por glaucoma. Hay que tener presente que el meduloepitelioma puede producir glaucoma neovascular, que consiste en una lesión isquémica por acción mecánica, con neovascularización subsecuente y oclusión del ángulo anterior del ojo produciendo hipertensión ocular y glaucoma. Consideramos que el evento inicial en el segundo paciente pudo ser causado por la neoplasia que produjo glaucoma, y que el tumor en la cavidad orbitaria corresponda a la recurrencia del meduloepitelioma.
Histológicamente ambos casos fueron similares presentando todas las características histológicas, histoquímicas e inmunohistoquímicas ya conocidas del meduloepitelioma maligno, confirmando su diferenciación multifenotípica.
Desde el punto de vista genético no se ha identificado una alteración constante en el meduloepitelioma (8,10). Betts et al (13) han informado translocación t(1;16), deleción (6q) y monosomía 15, pero estos datos fueron aislados y no concluyentes.
Por microscopía electrónica, Wakakura y Lee (12) identificaron tres tipos celulares: epitelial, neuronal e intermedio, cada uno con características ultraestructurales semejantes al epitelio medular primitivo durante su desarrollo (7,12). Las células neuronales se disponen en estructuras rosetoides, las células epiteliales en trabéculas y rodean los espacios quísticos con pigmento melánico maduro e inmaduro en algunas de ellas y las células intermedias tienen características de ambas (12).
El diagnóstico debe sospecharse por los datos clínicos, complementados por estudios de imagen (ultrasonografía, ultrasonografía biomicroscópica, tomografía computada, resonancia magnética), pero el diagnóstico definitivo es histopatológico (1,2,8,14-17).
El tratamiento es controvertido, por un lado las lesiones pequeñas y circunscritas han sido tratadas con resección local, con riesgo alto de recurrencia; en las lesiones poco definidas e invasoras el tratamiento de elección es la enucleación. Los casos limitados al ojo tienen buen pronóstico, debido a que presentan crecimiento lento y las metástasis hematógenas y linfógenas son raras. En cambio, los casos mal delimitados o de diagnóstico tardío tienen pronóstico malo, porque son altamente recurrentes y localmente agresivos (1,2,6,8,17-19).
Clínica e histológicamente el diagnóstico diferencial se debe realizar con el rabdomiosarcoma, retinoblastoma, neuroblastoma, malformaciones vasculares, quistes hemáticos, glioneuroma y con la hiperplasia primaria del vítreo (3,7,10,17). En los casos pigmentados el diagnóstico diferencial es con lesiones melanocíticas (melanoma, melanocitoma, nevos), tumor neuroectodérmico pigmentado de la infancia, quistes iridociliares pigmentados, adenomas o adenocarcinoma del epitelio pigmentado (2,8,9).
BIBLIOGRAFÍA
Chávez M, Mafee MF, Castillo B, Kaufman LM, Johnstone H, Edward DP. Medulloepithelioma of the optic nerve. J Pediatr Ophthalmol Strabismus 2004; 41: 48-52.
Shields JA, Eagle RC, Shields CL, Potter PD. Congenital neoplasms of the non pigmented ciliary epithelium (medulloepithelioma). Ophthalmol 1996; 103: 1998-2006.
O’Keefe M, Fulcher T, Kelly P, Lee W, Dudgeon J. Medulloepithelioma of the optic nerve head. Arch Ophthalmol 1997; 115: 1325-7.
Lumbroso L, Desjardins L, Coue O, Ducourneau Y, Pechereau A. Presumed bilateral medulloepithelioma. Arch Ophthalmol 2001; 119: 449-50.
Blind LZ, Montemor M, Gugelmin ES, Watanabe FM, Iankilevich PG, Bleggi LF. Meduloepitelioma teratóide maligno do globo ocular: relato de caso e revisao da literatura. J Brasileiro de Patol y Med Lab 2002; 38: 233-5.
al-Torbak A, Abboud EB, al Sharif A, el-Okda MO. Medulloepithelioma of the ciliary body. Indian J Ophthalmol 2002; 50: 138-40.
Steinkuller PG, Font RL. Congenital malignant teratoid neoplasm of the eye and orbit. Ophthalmol 1997; 104: 38-42.
Chefchaouni CM, El Bakkali M, Abdellah H, El Amarti A, Benchrifa F, Saidi O, et al. Le médullo-épithéliome du corps ciliaire. À propos d’un cas. J Fr Ophtalmol 2000; 23: 165-9.
Gopal L, Babu K, Gupta S, et al. Pigmented malignant medulloepithelioma of the ciliary body. J Pediatr Ophthalmol Strabismus 2004; 41: 364-6.
Ayres B, Brasil OM, Klejnberg C, Moura LR, Fernandes BF, Burnier MN. Ciliary body medulloepithelioma: clinical, ultrasound biomicroscopic and histopathologic correlation. Clin Experiment Ophthalmol 2006; 34: 695-8.
Louis DN, Ohgaki H, Wiestler OD, Cavenee WK. World Health Organization Classification of tumours of the Central Nervous system. 4th ed. Lyon: International Agency for Research on Cancer; 2007.
Wakakura M, Lee WR. Ultrastructural polymorphism in medulloepithelioma of the ciliary body: a comparative study of tumour cells and fetal ciliary epithelium. Jpn J Ophthalmol 1990; 34: 364-80.
Betts DR, Leibundgut KE, Niggli FK. Cytogenetic analysis in a case of intraocular medulloepithelioma. Cancer Genet Cytogenet 1996; 92: 144-6.
Foster RE. Murray TG, Byrne SF, et al. Echographic features of medulloepithelioma. Am J Ophthalmol 2000; 130: 364-6.
Zhou M, Xu G, Bojanowski CM, et al. Differential diagnosis of anterior chamber cysts with ultrasound biomicroscopy: ciliary body medulloepithelioma. Acta Ophthalmol Scand 2006; 84: 137-9.
Babu N, Dey P. Medulloepithelioma of ciliary body diagnosed by fine needle aspiration cytology. Cytopathology 2003; 14: 93-5.
Lloyd WC, O’Hara M. Malignant teratoid medulloepithelioma: Clinical-echographic-histopathologic correlation. J AAPOS 2001; 5: 395-7.
Shields JA, Eagle RC, Shields CL, et al. Pigmented medulloepithleioma of the ciliary body. Arch Ophthalmol 2002; 120: 207-10.
Davidorf FH, Craig E, Birnbaum L, Wakely P. Management of medulloepithelioma of the ciliary body with brachytherapy. Am J Ophthalmol 2002; 133: 841-3.