
Vol. 42, n.º 1, 2009
REVISTA
ESPAÑOLA DE
Vol. 42, n.º 1, 2009 |
CASUÍSTICA
Francisco Javier Torres Gómez1, Pilar Fernández Machín1, Francisco Javier Torres Olivera2
1 Unidad de Anatomía
Patológica. Hospital de Alta Resolución de Utrera. Avenida Brigadas
Internacionales, s/n. 41710 Utrera, Sevilla.
2 Servicio de Anatomía Patológica. Hospital Universitario Virgen
Macarena de Sevilla.
javiertorresgomez@yahoo.es
RESUMEN
Introducción: El melanoma es una neoplasia agresiva bien conocida por la comunidad médica. Sin embargo su localización a nivel rectoanal es infrecuente y generalmente se acompaña de un pronóstico ominoso. Material y métodos: comunicamos un caso de melanoma de localización rectoanal haciendo hincapié en sus características histológicas. Discusión: Es importante tener en cuenta esta posibilidad ante la presencia de tumoraciones luminares o intraparietales que muestren pigmentación anormal macro o microscópica. En cualquiera de los casos, será el adecuado estudio histológico el que establezca el diagnóstico pues los signos clínicos y endoscópicos son inespecíficos. La inmunohistoquímica apoya el diagnóstico en aquellos casos que muestren una histología poco específica y/o falta de pigmento.
Palabras clave: Recto, ano, melanoma, primario.
SUMMARY
Introduction: Melanoma is a well known aggressive neoplasm but rectoanal location is uncommon and has an ominous prognosis. Material and methods: we report a case of distal anorectum melanoma stressing the morphological characteristics. Discussion: we must keep in mind melanoma in the presence of parietal or luminal tumours with abnormal macroscopic or microscopic pigmentation. The histological examination drives to the correct diagnosis because clinical and endoscopic signs and symptoms are not specific. Immunohistochemistry helps in the diagnosis in cases without pigment or without specific histology.
Keywords: Rectum, anal, melanoma, primary.
INTRODUCCIÓN
Si bien el melanoma es una neoplasia agresiva bien conocida por la comunidad médica, existe cierta tendencia a relacionarla con su localización más frecuente, la piel. Sin embargo se trata de una entidad descrita en la mayoría de los órganos corporales, en los que ha demostrado un pronóstico incluso más ominoso. La menor frecuencia de estas localizaciones sistémicas ha llevado asociada una menor experiencia en su manejo, y su diagnóstico es generalmente tardío al carecer de datos clínicos de alarma que nos pongan sobre aviso de este diagnóstico. Es el caso de la localización digestiva; casos de melanoma han sido comunicados en la práctica totalidad de los tramos, principalmente a nivel de boca, esófago y ano, si bien todas las localizaciones han de considerarse infrecuentes, si no excepcionales. Por ello es necesario comunicar los casos, con el propósito de llegar a un mayor conocimiento y así tener una perspectiva global de la entidad en estas localizaciones.
CASO CLÍNICO
Se remitió para estudio histológico una pieza quirúrgica de resección abdominoperineal que medía 45 cm de longitud. En una localización proximal a la línea dentada se observó una tumoración rectal polipoide, semiesférica, de 4 cm de diámetro, de superficie cerebriforme e irregular, grisácea, con áreas rojizas (fig. 1). Al corte mostraba un tejido granular, blanquecino con áreas rojizas, de consistencia mediana que afectaba a la mucosa y a la submucosa y se encontraba relativamente bien delimitada. En el segmento de sigma adyacente al cual se observaban múltiples divertículos localizados en la zona correspondiente al mesosigma.
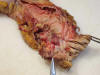
Fig. 1:
Melanoma de recto distal. Imagen macroscópica.
Los cortes efectuados demostraron que la tumoración rectal descrita macroscópicamente estaba constituida por una proliferación difusa de células poligonales y fusiformes, grandes, con núcleos de gran tamaño, ovoideos, a veces irregulares, hipercromáticos, con nucleolo muy prominente y, con frecuencia, múltiple. Asimismo pudieron observarse plegaduras nucleares. Los citoplasmas eran amplios, bastante bien definidos y eosinófilos (figs. 2, 3 y 4). De forma focal los citoplasmas se encontraban cargados de pigmento pardo de aspecto melánico (fig. 5); a pesar de ello se efectuó un estudio inmunohistoquímico de la lesión que vino a confirmar los hallazgos observados con la tinción de hematoxilina-eosina: positividad en la población neoplásica para los marcadores S-100, HMB45 y Melan-A junto a negatividad para las citoqueratinas AE1/AE3.
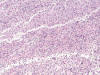
Fig. 2:
Melanoma rectal. Gran polimorfismo y anaplasia celular. HE 10x.
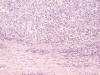
Fig. 3:
Melanoma rectal. Relación de la neoplasia con la capa muscular. HE 20x.
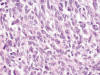
Fig. 4:
Melanoma rectal. Detalle celular. Se observa anaplasia nuclear, anisocariosis,
plegaduras nucleares y evidentes nucleolos. HE 40x.
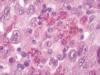
Fig. 5:
Melanoma rectal. Pigmento melánico. Detalle. HE 40x.
A nivel de la interfase entre el epitelio y la lámina propia, en canal anal, se observaron tecas que recordaban a las observadas en las lesiones melánicas cutáneas (fig. 6). La lesión se extendía microscópicamente relacionándose tanto con epitelio glandular (recto) como escamoso a nivel superficial (canal anal) (figs. 7 y 8). La proliferación celular se acompañaba de un infiltrado inflamatorio bastante intenso constituido por linfocitos e histiocitos. También se distinguían algunos melanófagos. Las células proliferantes descritas infiltraban la pared recto-anal y alcanzaban la capa muscular propia.
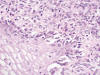
Fig. 6:
Melanoma rectal. Tecas. Detalle. HE 40x.

Fig. 7:
Melanoma rectal. Relación con epitelio glandular. HE 10x.
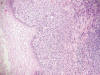
Fig. 8:
Melanoma rectal. Relación con epitelio plano estratificado HE 10x.
Los márgenes de resección estaban libres de neoplasia. La disección de los ganglios linfáticos circundantes demostró neoplasia en cinco de ellos. Con tales hallazgos histológicos y tras descartar un origen primario en otra localización, se emitió el diagnóstico de melanoma maligno primario rectoanal (la denominación de recto-anal corresponde principalmente a la presentación clínica si bien la presencia de lesión lentiginosa a nivel de mucosa del canal anal orientan éste como el origen de la neoplasia aunque la lesión tumoral se encuentre proximal a la línea dentada), describiendo las metástasis ganglionares y la diverticulosis de sigma concomitantes.
DISCUSIÓN
Se han descrito casos tanto de adenocarcinoma melanótico (1) como de melanoma de colon (2); en ambos casos es posible observar pigmentación macroscópica y/o microscópica si bien se ha postulado una etiología diferente para cada caso: mientras en el melanoma existe una verdadera diferenciación melanocítica, en el caso del adenocarcinoma melanótico la melanina o los propios melanocitos son fagocitados por macrófagos.
La presencia de melanocitos a nivel rectal ha quedado demostrada tras su descripción en la literatura; existen asimismo descripciones de melanomas primarios en esta localización. También se ha demostrado su presencia, aunque infrecuente, en mucosa normal y en lesiones tan habituales como adenomas y adenocarcinomas (3).
El diagnóstico de melanoma maligno anal es más frecuente dentro de la ya infrecuente asociación de esta neoplasia con el intestino grueso. En tales casos es la mucosa transicional, superada la línea dentada, la que suele ser asiento del mismo. La localización en recto es muy infrecuente y localizaciones más proximales pueden ser consideradas excepcionales. El diagnóstico, histopatológico, suele realizarse a muy distintas edades existiendo casos descritos tanto en pacientes jóvenes (excepcionalmente) como en ancianos (mayor frecuencia en este tramo de edad) (4). La presentación clínica puede ser muy heterogénea, habitualmente como síndrome obstructivo secundario al efecto masa que origina el crecimiento tumoral hacia la luz intestinal. Dolor abdominal, sangrado y síntomas derivados de la afectación metastásica de otras localizaciones (hasta en el 60 % de los casos) pueden asimismo ser el debut clínico. En ocasiones se trata de lesiones polipoides que protuyen por el esfínter anal tras la defecación o con la maniobra de Valsalva. En estos casos es presumible un diagnóstico más precoz al ser el propio paciente el que detecta los primeros indicios de alarma. Al respecto hay que objetar la confusión que en tales circunstancias se produce con los síntomas propios de las hemorroides o de los simples pólipos fibroepiteliales.
Microscópicamente su histología es similar a la exhibida en otras localizaciones, y por tanto, variopinta, destacando las formas epitelioides y fusiformes, sin olvidar los casos con marcada desmoplasia. Si bien la mayoría de los casos muestran pigmento, fácilmente apreciable, en otros casos éste sólo es identificado tras un minucioso muestreo de la pieza quirúrgica o tras la aplicación de tinciones especiales, siendo en ocasiones prácticamente imposible la demostración del mismo (melanomas amelanóticos).
Al ser el melanoma de recto-ano una entidad infrecuente, sin características clínicas distintivas, el diagnóstico diferencial clínico y con pruebas de imagen es muy amplio e infructuoso. El diagnóstico diferencial histológico debe plantearse en primer lugar con el melanoma primario de otras localizaciones (5). Si no existe un antecedente evidente, será necesario realizar un examen cuidadoso de la superficie corporal teniendo en cuenta que en ocasiones los melanomas pueden regresar o fibrosarse por lo que la lesión objeto puede no estar pigmentada. A este protocolo de despistaje es necesario añadir un examen del fondo del ojo.
Se trata de tumores agresivos con mal pronóstico y ello es principalmente debido a la gran tendencia metastásica del melanoma. También cobra especial importancia la profundidad de infiltración de la pared pues las lesiones superficiales parecen haber demostrado mejor pronóstico. Podríamos hacer una comparación de los datos pronósticos de los casos con localización rectal con aquellos con localización anal donde se toma la profundidad de 2 mm como corte aleatorio entre las lesiones que van a presentar un curso más favorable; en cualquier caso se estima la supervivencia global para el melanoma de canal anal en torno al 15% a los cinco años, cifras ominosas que a buen seguro se verían disminuidas en localizaciones más proximales, como la de nuestro caso, (cuanto más cerca del recto se encuentre el melanoma, más tardío será el diagnóstico pues más tarde aparecerán los síntomas; la localización anal en ocasiones favorece el prolapso lesional o bien permite la accesibilidad lesional a la exploración digital) (6). Se han ensayado múltiples abordajes en el tratamiento de este tipo de neoplasias si bien ninguna de ellas ha mostrado conseguir un resultado positivo en supervivencia lo suficientemente llamativo (7-10). Nuestro paciente fue remitido al Servicio de Radioterapia posteriormente a la exéresis quirúrgica si bien falleció sin que se pudiese comprobar la efectividad del tratamiento. Existen autores que incluso hablan de «incurabilidad» (11).
BIBLIOGRAFÍA
Chumas JC, Lorelle CA. Melanotic adenocarcinoma of the anorectum. Am J Surg Pathol 1981; 5: 711-7.
Cagir B, Whiteford MH, Topham A, Rakinic J, Fry FD. Changing epidemiology of anorectal melanoma. Dis Colon Rectum 1999; 42: 1203-8.
Werdin C, Limas C, Knodell RG. Primary malignant melanoma of the rectum: evidence for origination from rectal mucosal melanocytes. Cancer 1988; 61: 1364-70.
Geboes K, Jaeger E, Rutgeerts P, Vantrappen G. Symptomatic gastrointestinal metastases from malignant melanoma. J Clin Gastroenterol 1988; 10: 64-70.
Rossetti C, Koukouras D, Eboli M, Andreola S, Bertario L. Primary anorectal melanomas: An institutional experience. J Exp Clin Cancer Res 1997; 16: 81-5.
Ben Izhak O, Levy R, Weill S, Groisman G, Cohen H, Stajerman J, et al. Anorectal malignant melanoma. A clinicopathologic study, including immunohistochemistry and DNA flow cytometry. Cancer 1997; 79: 18-25.
David AW, Perakath B. Management of anorectal melanomas: a 10-year review. Trop Gastroenterol 2007; 28: 76-8.
Moozar KL, Wong CS, Couture J. Anorectal malignant melanoma: treatment with surgery or radiation therapy, or both. Can J Surg 2003; 46: 345-9.
Pessaux P, Pocard M, Elias D, Duvillard P, Avril MF, Zimmerman P, Lasser P. Surgical management of primary anorectal melanoma. Br J Surg 2004; 91: 1183-7.
Droesch JT, Flum DR, Mann GN .Wide local excision or abdominoperineal resection as the initial treatment for anorectal melanoma. Am J Surg 2005; 189: 446-9.
Thibault C, Sagar P, Nivatvongs S, Ilstrup DM, Wolff BG. Anorectal melanoma, an incurable disease. Dis Colon Rectum. 1997; 40: 661-8.